Síndrome del maullido del gato, trabajo estudiantes 2º educación infantil
Autoras: BLÁZQUEZ HERNÁNDEZ, LYDIA | FERNÁNDEZ DÍAZ, ANA MARÍA | GONZÁLEZ SIEIRO, Mª DEL CARMEN | MARTÍN PLASENCIA, MARÍA | RIVAS REBAQUE, BEGOÑA | SÁNCHEZ CAÑAMERO, ANA ISABEL
1. INTRODUCCIÓN
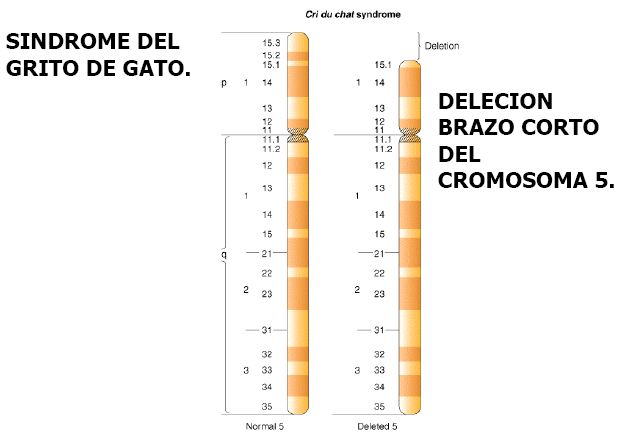
El curioso y felino nombre de este síndrome congénito (cri du chat) en su descripción original, fue idea de uno de los fundadores de la moderna citogenética, el que fuera jefe de la Unidad de Citogenética del Hospital Pediátrico Necker de París, Jérôme Lejeune (1927-1994). En una breve comunicación leída ante la Academia de Ciencias de París en 1963, el grupo francés encabezado por Lejeune presentó los tres primeros casos conocidos de lactantes con una anomalía cromosómica por supresión o eliminación parcial del brazo corto del cromosoma 5, cuyo llanto recordaba a quien lo oía, el inconfundible maullido de un gato.
2. JUSTIFICACIÓN
Una componente del grupo había oido hablar sobre este raro síndrome.
Ésto supuso un reto para nosotras ante el desconocimiento tan generalizado en nuestro ámbito por ser un tema atípico y novedoso debido al número minoritario de afectados, pero no por ello, debíamos dejarlo pasar por alto. Con esta asignatura hemos querido enriquecernos para nuestra futura labor docente, al mismo tiempo que intentamos difundir la problemática social y familiar ocasionada por esta minusvalía mediante la exposición en clase. Así, explicaremos brevemente las causas que originan el “Síndrome del Maullido del Gato”, o las características, desarrollo psicomotor, el lenguaje, tratamientos, juegos, etc.
La información que hay sobre éste síndrome es poca ya que se trata de una anomalía poco habitual y como el número de afectados no es amplio, las investigaciones no se llevan a cabo. De hecho las familias afectadas se quejan de la desinformación y el desconcierto que siguen a un diagnóstico de este tipo.
2. DEFINICIÓN
El Síndrome del Maullido del Gato, se puede clasificar en la categoría de anomalías estructurales cromosómicas. La fractura del cromosoma podría ser debido a factores ambientales como virus, radiaciones o fármacos. Produciendo en todos los casos una minusvalía psíquica.
Es un grupo de síntomas que resultan de la supresión de una parte del cromosoma número 5.
Entre 1 en 20.000 y 1 en 50.000 bebés se ven afectados por este síndrome que puede ser responsable de hasta el 1% de casos de retardo mental severo. En el territorio español y, según fuentes de ASIMAGA el número de afectados estará alrededor de 400 casos y, dentro de la asociación, alrededor de 100.
El diagnóstico es llevado a cabo a través del estudio cromosómico primero del paciente y luego de los padres, para conocer el origen del mismo.
Es una comosomopatía estructural, caracterizada por una fractura (deleción) del cromosoma. En la mayoría de los casos, se produce en ellos mismo, aunque en un grupo pequeño la heredan de los padres.
En el 85-90 % de los casos, el Síndrome se da por deleción o translocación ocurrida en el mismo paciente. En el 10-15 % restante, lo heredan de sus padres.
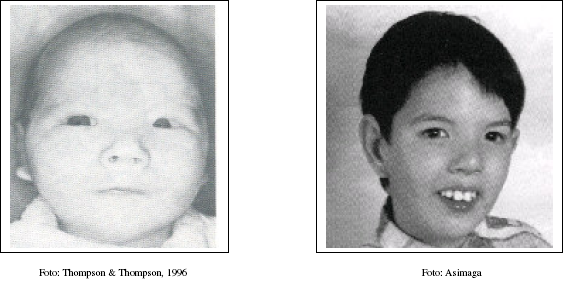
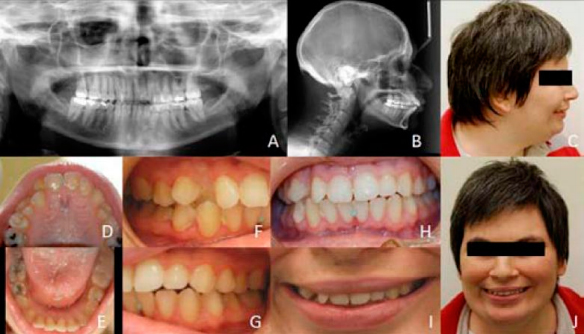
Por lo general nacen con un peso bajo (menor a 2,5 Kg.), el crecimiento es lento, hay una hipotonía generalizada (son blanditos), microcefalia, cara redondita, los ojitos separados, la inclinación de los ojos hacia abajo, puede haber estrabismo. Un 30% de los afectados pueden presentar una cardiopatía (de diferentes tipos).
En las manos se observa la raya palmar única. Se describen varias anormalidades ocasionales, como labio y paladar hendido, miopía, hernia inguinal, ausencia de riñón y bazo, entre otras.
El proceso se da siempre en la concepción. Presenta retraso de crecimiento intrauterino con peso bajo al nacimiento y llanto característico que recuerda al maullido de gato.
La voz característica del periodo neonatal desaparece en los pacientes de más edad. Predomina en las niñas, y al nacimiento suele llamar la atención el tamaño del cráneo, que contrasta con la cara redonda y llena.
Los niños con el síndrome de maullido de gato presentan comúnmente un llanto característico similar al maullido de este animal y también un grupo extenso de anomalías de las cuales el retraso mental es la más importante.
Los niños se desarrollan lentamente y permanecen muy retrasados en cuanto a su estática y psicomotricidad. Al aumentar la edad se acentúa el retraso de las capacidades intelectuales.
En cuanto a la evolución natural, los pacientes tienden a ser hiperactivos. Los niños y niñas afectados, deben de ser estimulados desde pequeños, poner mucha atención en la etapa escolar y debe haber un apoyo familiar constante, con lo cual se logra un nivel social y psicomotor de un niño/a de cinco a seis años, con un vocabulario y estructura de oraciones adecuados para la comunicación.
Los afectados muestran señales como la curiosidad frente a lo nuevo, deseos de comunicar lo aprendido, el interés por las reglas de convivencia, interrelación de sus experiencias personales, sus actitudes son muy valoradas para su pronóstico, al margen de sus posibilidades reales.
Nombres alternativos
– Síndrome de supresión del cromosoma 5p.
– Síndrome de menos 5p. (3,9)
– Síndrome de Cri du chat. (maullido del gato en francés)
3. CARACTERÍSTICAS
3.1. Características físicas:
Todos los afectados por este síndrome presentan llanto monocromático similar al maullido de un gato, debido a los problemas con la laringe y el sistema nervioso, microcefalia, retraso mental y psicomotor; El resto de características varían de unas personas a otras, entre las que se encuentran bajo peso al nacer, hipertelorismo, orejas de implantación bajas, hipotonía y cara redonda que con el tiempo pasará a una hipertonía y cara alargada.
Algunos presentan anomalías en la pelvis, abdomen y extremidades aunque los problemas que más preocupan a los profesionales sanitarios son las posibles cardiopatías congénitas puesto que pueden poner en peligro la vida de estas personas.
3.2. Características psicológicas:
El desarrollo corporal que presentan estos niños no se corresponde a su desarrollo mental, esto implica que su funcionamiento intelectual esté por debajo de la media correspondiente a su edad, tanto a nivel práctico, conceptual como social.
3.3. Características comportamentales:
Debido a sus características psicológicas se trata de personas con gran curiosidad, tienen interés por todo lo desconocido, son temerosos ante determinadas situaciones u objetos, con un sentido del humor marcado, tímidos con las personas ajenas, con patrones de rutina en las actividades que desempeñan y muy afectivos y cariñosos, aunque pueden tener conductas agresivas puntualmente e hiperactividad.
3.4. Síntomas:
| CONDUCTA |
EDAD DE |
APARICION |
|
Maullido Gato Media |
Niños normales |
|
|
Contacto visual |
5 meses |
2 – 3 meses. |
|
Control cefálico |
7 meses. |
3 meses. |
|
Sedestación |
15 meses. |
8 meses. |
|
Bipedestación |
4, 5 años. |
14 meses. |
|
Primeras palabras |
3 años. |
15 meses. |
|
Control de esfínteres |
6 años y medio. |
2 años. |
NOTA.- El primer objetivo que se plantea el área de motricidad gruesa, en un niño con síndrome, es el control cefálico o de la cabeza porque, debido a su hipotonía, les cuesta más levantarla y se comprende lo importante que es mantener erguida la cabeza para ir dominando el entorno.
4. DESARROLLO PSICOMOTOR
Todos ellos presentan ataxias en mayor o menor grado, es decir, falta de coordinación a la hora de realizar movimientos.
Como consecuencia de la hipotonía que sufren cuando son bebés, tienen grandes dificultades para iniciar el habla y la locomoción, consiguiéndolo con edades bastante avanzadas.
5. LENGUAJE
Como ocurría a nivel psicológico, el desarrollo del lenguaje no va acorde con su edad; presentan un desfase evolutivo significativo en la fase prelingüistica, escasa intención comunicativa en los sonidos que emiten, el balbuceo , las vocalizaciones y la imitación, habituales en el lactante sano durante el primer año, no suelen darse hasta los dos o tres años por lo que es importante estimular aspectos que favorezcan el desarrollo del lenguaje como reforzar mediante la repetición todas las vocalizaciones y sonidos emitidos por el niño o desarrollar actividades que impliquen atención: seguir estímulos auditivos, mirar objetos en movimiento, etc.
6. TRATAMIENTO
Desde la perspectiva familiar, es necesaria una estimulación temprana, constante y multidisciplinar y contando con las orientaciones y apoyos necesarios de los profesionales, deben asumir la responsabilidad utilizando métodos de enseñanza individualizada.
Hay que tener en cuenta la función tutorial, puesto que la afectividad familiar es para el niño el referente de todos sus logros.
Por otra parte, la familia debe exigir información y coordinación tanto a médicos, rehabilitadotes y educativos para así, no distorsionar las habilidades conseguidas y participar con el hijo en lo referente a todos sus logros.
A nivel médico es muy importante realizar un diagnostico precoz, ya que cuanto antes se detecte mayores y mejores resultados se obtienen.
Además debemos destacar la importancia de los avances de la investigación y la mejora de tratamientos, ya que están incidiendo positivamente en los afectados.
Por otra parte, los fármacos utilizados, están mejorando mucho los problemas de atención, consecuencia de la hiperactividad que padecen estos niños.
Desde una perspectiva educativa, el tratamiento es realizado por especialistas que orientan e informan a la familia a la vez que llevan a cabo tratamientos adecuados según la edad y evolución de los niños; dicha atención se basa en una estimulación de los sentidos, de las sensaciones, de los reflejos, de los movimientos para provocar las respuestas adecuadas de forma individual.
7. MEJORA DE LA CALIDAD DE VIDA
Gracias a la fisioterapia:
Los niños afectados por el Síndrome del Maullido de Gato presentan coordinación deficiente e hipotonía; la fisioterapia, es el mejor método para contrarrestar estos efectos, además, la estimulación cutánea es muy importante para el buen desarrollo orgánico y psicológico.
Por otra parte, la mayoría de los niños afectados tienen un débil reflejo de succión y bajo control del babeo, por lo que se debe trabajar la estimulación de la zona oro facial,
Además la mayoría de estos niños debido a las graves dificultades que presentan, adoptan formas de desplazamiento inadecuadas anteriores a la bipedestación; Por ello es conveniente trabajar los desplazamientos anteriores, el “gateo” como elemento de coordinación en el que interviene el cuerpo entero, es una excelente preparación para una postura corporal correcta.
En resumen, se debe realizar un plan de fisioterapia de sostén, sin llegar a la fatiga y encaminar el tratamiento al desarrollo máximo de las capacidades personales del niño para conseguir la mayor autonomía posible.
A través de sistemas alternativos de comunicación:
Los sistemas alternativos de comunicación consisten en unos instrumentos de intervención logopédica-educativa cuyo objetivo es la enseñanza mediante un conjunto estructurado de códigos no vocales, necesitados o no de soporte físico.
Estos sistemas son los más adecuados para desarrollar la comunicación; facilitan la comprensión, favorecen la adquisición y uso del habla, mejoran la estructura gramatical, aumentan las conductas sociales adaptativas y disminuyen las conductas disruptivas.
Además la comunicación de signos ayuda a mantener el contacto ocular y a extender la expresión facial a la vez que se potencian las interacciones.
Con la introducción de estos sistemas alternativos de comunicación, la mayoría de estos niños pueden lograr comunicarse (mediante signos, gestos, etc.) y a la vez desarrollar de manera más favorable el lenguaje, pudiendo adquirir vocabulario e incluso a la larga, formar frases breves.
8. INTEGRACIÓN SOCIAL
La decisión sobre el momento en que se debe iniciar en el ámbito de la escuela ha de ser tomada en conjunto, entre los padres y los responsables del tratamiento psicoeducativo del niño, así como también hay que tener en cuenta el estado de salud.
La escolarización normalmente es en la etapa de 3-6 años. Se debe realizar en centros educativos que cuenten con los suficientes recursos personales y materiales que garanticen cubrir las necesidades educativas del niño.
La integración durante este periodo es fácil, los niños son bien aceptados por el resto de compañeros ya que el retraso mental no es tan notable.
A partir de los 6 años es obligatoria la escolaridad. Debido a que los niños son incapaces de seguir el nivel de los centros educativos normales y dependiendo del grado de retraso mental que presenten acuden a centros educativos de integración o bien a centros específicos de educación especial.
En los centros de educación especial la enseñanza es más individualizada y están mejor adecuados a sus necesidades. El objetivo es que alcancen el mayor grado de autonomía posible, y para ello las asignaturas que cursan están relacionadas con el desempeño de actividades de la vida diaria, como el aseo, las rutinas que siguen desde que se levantan hasta que se acuestan, comer, vestirse, etc.
También cuentan con talleres de motricidad fina, educación física, Comunicación y representación, salas de psicomotricidad y talleres de ínterciclo, en los cuales juntan a niños de ciclos distintos y realizan juegos juntos.
Fuera del ámbito escolar, los niños con este síndrome pueden integrarse satisfactoriamente dentro de actividades tales como danza, gimnasia, natación, etc. Además existen clubes deportivos que tienen programas de necesidades especiales de integración. Esto es vital para su desarrollo social ya que les permite integrarse y divertirse en compañía de otros niños y así no sentirse aislados del mundo exterior, pero debido a su naturaleza impulsiva, es importante que estén supervisados ya que tienen mínimo entendimiento de los conceptos de calor y frío y se les hace muy difícil reprimirse cuando hay peligro.
9. EL JUEGO
El juego es un factor muy importante en el desarrollo de los niños, si cabe aún más en los niños con cualquier tipo de discapacidad.
Se trata del medio esencial de socialización, ayuda a conocerse y favorecer la aparición de la comunicación para dar paso a la cooperación y relación con los demás.
En las primeras fases del desarrollo tratamos un juego sin apenas elementos materiales, es un juego “cuerpo a cuerpo” basado en establecer contacto con sus padres y los que le rodean a través de miradas, balbuceos y sonrisas.
Es importante que las tareas cotidianas se conviertan en algo lúdico y divertido, presentándose de una forma agradable para el niño.
A medida que aumentan sus capacidades, su juego será más elaborado, introduciéndose juguetes y objetos manipulables.
A través del juego, el niño aprende divirtiéndose, aprende a resolver problemas, a socializarse, a conocerse a sí mismo y al mundo que le rodea, desarrolla su esquema corporal, estimula su imaginación dando salida muchas veces a frustraciones, miedos, etc.…
El juego es el medio más idóneo para estimular al niño, para ayudarle en el desarrollo de sus capacidades hasta donde pueda.
A la hora de jugar existe una gran variedad para elegir y debemos adecuarnos a la edad para que los pequeños se interesen por la realización de la actividad.
Algunos ejemplos son:
“Sapitos al Agua” Se trazará un círculo en el área. Los niños saltarán alrededor del círculo. A la señal «sapitos al agua» saltarán al interior del círculo trazado y caminarán imitando con los brazos, el movimiento de natación de los sapos.
“Lluvia de pelotas” La educadora lanza por el aula pelotas u objetos que rueden y motiven a los niños que corran para alcanzarlas. Cuando lo logren se estimula a que ellos mismos la lancen para volver a alcanzarlos.
Los juguetes han de ser variados y adecuados al nivel de desarrollo del niño:
– Móviles. Variados en colores y formas que se sujeten a la cuna o cochecito.
– Sonajeros, llaves de plástico, juguetes musicales.
– Juguetes para las manos. Objetos blandos y de diferentes texturas, anillas de plástico y madera, pelotas blandas…
– Juguetes para poder morder durante el periodo de dentición.
– Juguetes para el baño. Frascos de champú o de gel vacíos, vasos de yogur agujereados…
– Juguetes destinados a utilizar manos y dedos de diferente manera. Centros de actividades, tente-tiesos, etc.
– Juguetes para estimular el gateo, sobre todo juguetes que rueden. Frascos con algo dentro que hagan ruido, pelotas que suenen al rodar…
– Juguetes para favorecer la posición “de pie”. Correpasillos, barril con bolas de colores, etc.
– Juguetes para armar y desarmar. Cubos de construcción, bolas para ensartar, vasos apilables, encajes y excavados, pirámides de aros de plástico…
– Juegos de observación. Cuentos de tapas duras y con una sola imagen en cada página.
– Juguetes que estimulan el juego simbólico. Muñecas con accesorios de baño y comida, cacharritos, trapos de colores y tamaños diferentes, etc.
ANEXO
Queremos agradecer la colaboración inestimable así como su disponibilidad en todo momento, a las distintas personas que integran la asociación del Síndrome del Maullido del gato (ASIMAGA).
– ARTÍCULO DE PERIÓDICO
ALTERACIÓN DEL CROMOSOMA CINCO
El síndrome del maullido de gato
En España, unas 400 personas padecen el llamado síndrome del maullido de gato, una alteración en el par de cromosomas número 5 que provoca retraso mental y que se reconoce por un peculiar llanto agudo similar al maullido de un gato. Los padres se quejan de la desinformación y el desconcierto que siguen a un diagnóstico de este tipo. Dos familias cuentan su experiencia a ‘elmundo.es’.
MARÍA VALERIO
«Si yo pudiese enseñarles a otros padres que mi hija ya empieza a andar, que entiende todo, que está celosa de su hermano pequeño como otros niños de su edad, que va a natación… Si hubiese sabido todo esto, no hubiese sido tan duro». Cuando nació Sofía, hace tres años, a Sonia y a su marido Félix se les vino el mundo encima: los médicos le diagnosticaron el síndrome 5p-, más conocido como del maullido de gato, una rara enfermedad de la que sólo hay unos 400 casos en España.
Los médicos reconocen que apenas hay un párrafo de esta anomalía cromosómica en sus libros durante la carrera y los padres se enfrentan, desorientados y confusos, a un diagnóstico de retraso mental, a una enfermedad desconocida y a un montón de preguntas: «Los médicos suspenden en psicología», se queja Sonia recordando su experiencia.
Esta alteración del par de cromosomas número 5 (del que toma su nombre) fue diagnosticada por primera vez en 1963 y afecta aproximadamente a un bebé por cada 20.000 nacidos vivos. Algunos de sus rasgos característicos son retraso mental, bajo peso al nacer, dificultades con el lenguaje, cabeza pequeña y una peculiar forma de llorar similar al maullido del gato, provocada por un estrechamiento de laringe. Un cariotipo, un análisis cromosómico que identifica alteraciones genéticas, permite hacer el diagnóstico definitivo.
El de Sofía (que nació prematuramente a las 36 semanas de embarazo) llegó después de dos meses en la incubadora, cuando apenas pesaba 2,100 kg y seguía sin comer bien. Los médicos del hospital Gregorio Marañón de Madrid «le hicieron mil pruebas» para ver la causa de la parálisis facial que tenía, pero «nos decían que todo estaba bien y que bastarían unos masajes».
Sólo el día antes de irse a casa, un segundo cariotipo, esta vez centrado en el par 5, puso nombre a lo que le pasaba a su hija: «La pediatra nos habló de retraso intelectual, de que mi hija no podría estudiar una carrera. Nos dijo que con un poco de suerte lograría vestirse sola cuando fuese mayor», recuerda su madre. Hoy, con una minusvalía del 35%, Sofía se parece mucho a otros niños de su edad; está celosa de su hermano pequeño, Diego, que acaba de cumplir un mes, y le gusta bailar y pintar.
Del diagnóstico a la asociación
Sin embargo, Sonia sintió entonces que no quería a su hija, pensó incluso en quitarse la vida, creía que no iba a ser capaz de atenderla. «Por un momento nos planteamos darla en adopción», confiesa. Ella y su marido se hundieron, llevaban dos años intentando tener hijos, dos abortos y eso no es lo que esperaban, «sólo quieres llorar».
Fue su hermana quien les animó a contactar con la Asociación Nacional de Afectados por el Síndrome del Maullido del Gato (ASIMAGA), que encontró a través de Internet, y cuando Sofía tenía cuatro meses (apenas pesaba tres kilos) acudieron al primer encuentro con otras familias. «A mi marido aquello le hundió aún más porque él seguía negando lo que le pasaba a la niña, pensaba que con el tiempo mejoraría», recuerda ahora. A ella, por el contrario, le dio fuerzas, «si había madres que habían podido criar a sus hijos, yo también iba a ser capaz».
De aquello han pasado casi tres años y Sofía ya va a la guardería, con niños un año más pequeños que ella y el apoyo de profesores terapéuticos que siguen con el programa de estimulación que empezó nada más salir del hospital; ha aprendido a nadar, come sola, está empezando a dar sus primeros pasos «y en verano planeamos quitarle el pañal».
Entre una fecha y otra, media el trabajo de un equipo multidisciplinar del Hospital San Rafael de Madrid y «mucha caña en casa». Como explica Sonia, «le hablo igual que a mi sobrino que tiene la misma edad, la castigo si se porta mal, no le doy más mimos, ni la trato como si fuese de cristal. A los hijos les hacemos felices los padres».
IMÁGENES DE NIÑOS CON SÍNDROME MAULLIDO DE GATO
ENTREVISTA PRESIDENTA DE ASIMAGA
1- ¿Qué necesidades se os plantean a los familiares de los afectados?
Estimulación temprana y que los médicos tengan mas información. Son niños que comen mal, por lo que tenemos problemas para darles la comida.
2 – ¿Qué necesidades son las prioritarias, las más urgentes?
-La estimulación
-La ayuda a entender el por qué nos ha pasado a nosotros. Desde la asociación informamos a los padres dónde dirigirse y les animamos para que no se hundan.
-Falta de poder económico en algunas familias para llevarlos a rehabilitación, ya que no se les da todo lo necesario por falta de tiempo en los centros de estimulación temprana.
-Escasa investigación, ya que somos muy pocos y no hay médicos que investiguen este síndrome.
3 – ¿Cuántos casos hay en España?
Calculamos que unos 400 en toda España; en la asociación hay algo más de 100, no todos los padres llegan a la asociación, al menos de los diagnosticados antes del 1995 que fue cuando creamos la asociación. Desde que tenemos la página llegan con más facilidad. El mayor problema es el de las familias que viven en zonas rurales donde la informática aún no es algo común.
4 – ¿Hay casos de este síndrome integrados en Educación Infantil o asisten a centros específicos?
En los primeros años están en guarderías y centros de infantil sin ningún problema, pero cuando cumplen los 6 ó 7 años en aconsejable los centros específicos. Si bien es cierto que tenemos algunos casos que están en centros de integración, esto se da cuando estos centros tienen las dotaciones necesarias y los chicos no están demasiado afectados.
5 -¿Es efectiva la integración de los afectados en la sociedad? ¿En qué grado?
Naturalmente la integración es fundamental, es necesario saber que la comprensión de los afectados es muy buena por lo que el estar con niños sin problemas les ayuda a imitarles. También en las ludotecas, piscinas y en el parque pueden hacer una vida normalizada.
Cuanto más les integremos mejor será su desarrollo; el hecho de necesitar centros específicos es porque en un aula donde hay más de 10 niños no se les puede prestar la atención que necesitan y no todos los centros tienen fisioterapeutas, logopedas y profesores de educación especial que les ayuden a avanzar.
6 -¿Al ser un número de afectados minoritario, repercute en la atención que reciben de las instituciones?
Digamos que nos cuesta encontrar subvenciones para la investigación, pero como están distribuidos por todas las regiones en los centros no tienen demasiados problemas. Al menos, desde que funciona la asociación, desde los centros se nos pide información sobre qué carencias tienen en el desarrollo de su vida para potenciarlas.
7 -¿Qué reclaman de la sociedad?
Comprensión, que nos se les aparque en un centro como si no fueran capaces de hacer nada.
En centros especiales de empleo o talleres ocupacionales pueden hacer algunas tareas que para ellos son esenciales para sentirse útiles; si bien es cierto que desde hace algunos años ya no hay tanta discriminación, y pienso que la nueva ley de dependencia nos ayudará a que tengan sus necesidades cubiertas, ya que las familias que tienen un “hijo especial” dependen de terceras personas si quieren estar trabajando los dos y se necesita tiempo para llevarlos a estimulación, al menos en los primeros años de vida cuando aún no están en centros especiales.
8 -¿Qué salidas hay para los afectados en cuanto a expectativas laborales?
Son limitadas debido a sus múltiples limitaciones, pero, por ejemplo, mi hija está en un taller de restauración de muebles.
9 -¿Podrías contarnos algo sobre tu experiencia profesional y personal?
Soy ama de casa. Tenía 24 años cuando nació mi hija, y ella me ha ayudado para seguir. No me ha limitado en mi vida porque toda mi familia colabora.
Tengo dos hijos más y ellos tratan a su hermana con toda la normalidad.
Lo acepté desde el principio por lo que no me causó ningún trauma, y ahora que trabajo fuera de casa, con ayuda externa, no me impide nada, sólo necesito la ayuda de una tercera persona para cuando yo no estoy en casa y ella ha llegado del centro.
NOTA.- Ley de dependencia
Ley de promoción de la autonomía personal y atención a las personas en situación de dependencia y a las familias, más conocida como «Ley de Dependencia», es una ley española que sienta las bases para construir el futuro Sistema Nacional de Atención a la Dependencia, que financiará los servicios que necesitan las personas dependientes, bien por sufrir una enfermedad o accidente invalidante o al llegar a la vejez.
La Ley fue presentada el 5 de marzo de 2006 por el presidente del Gobierno, José Luis Rodríguez Zapatero, en un acto público. El 20 de abril de 2006 fue aprobada por el Consejo de Ministros, y el 30 de noviembre de 2006 fue aprobada de forma definitiva en el Pleno del Congreso de los Diputados con una amplia mayoría.
Desarrollo de la Ley
La Ley iniciará su andadura gradual el 1 de enero de 2007. Está previsto que ese año más de 200.000 personas, las más necesitadas (el 15% de los 1,3 millones de dependientes que hay), se beneficiarán de estas ayudas.
La Ley establece tres tipos de dependencia:
- Grandes dependientes: aquéllos que necesitan ayuda las 24 horas del día.
- Dependientes graves: aquéllos que necesitan ayuda dos o tres veces al día.
- Dependientes moderados: aquéllos que sólo necesitan ayuda una vez al día.
El Estado aportará más de 12.638 millones de euros desde 2007 hasta el 2015. El primer año serán 400 millones, ascendiendo anualmente esta cifra hasta sumar 2.212 millones en 2015. El dinero saldrá de los Presupuestos Generales del Estado, y no subirán los impuestos. Las comunidades autónomas deberán aportar las mismas cantidades. Los usuarios sufragarán el 35% del total en función de su renta. Si una familia puede pagar el 90% del coste de una residencia, así deberá hacerlo.
La Ley pretende ser universal y dará prioridad a la teleasistencia, la ayuda a domicilio y los centros de día, siendo «excepcional» el pago de un sueldo al cuidador familiar, una vez se haya dado de alta en la Seguridad Social.
Obtenido de «http://es.wikipedia.org/wiki/Ley_de_Dependencia»
Bibliografía
– http://www.fundacionvanesa.com/maullido_del_gato.htm
– http://www.el-mundo.es/el_mundosalud/2005/05/13/pediatria/1115993478.htm (Maria Valeiro).
– http://www.umm.edu/esp_ency/article/001593trt.htm
– http://www.comunidad-autista.org/content/view/58/32/
– http://health.bwmc.umms.org/esp_ency/article/001593sym.htm
– http://www.discapnet.es/Discapnet/Castellano/Glosario/M/MAULLIDO+DE+GATO,+S%C3%8DNDROME+DEL.htm
















Enviar un comentario